Последствия гепатита С: влияние на организм и осложнения после перенесенного заболевания
Если не лечить HCV, то болезнь со временем влияет не только на печень, но и на другие органы и системы. От того, как проявляется острая фаза заболевания (со стертой клинической картиной или ярко выраженными внешними симптомами) во многом зависит прогноз на выздоровление. Своевременно начатое лечение помогает полностью вылечить гепатит С, последствия которого могут быть разрушительны для организма.
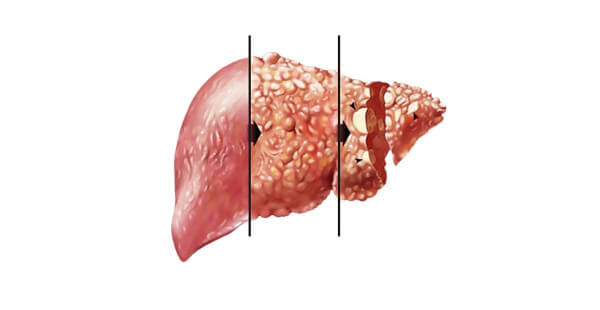
Заболевание часто протекает бессимптомно и со временем переходит в хроническую форму. При отсутствии лечения присоединяются серьезные осложнения.
Основными последствиями гепатита С являются:
- нарушение вывода желчи из желчного пузыря и печени,
- печеночная энцефалопатия,
- стеатоз,
- печеночная недостаточность,
- цирроз,
- фиброз,
- гепатоцеллюлярная карцинома (рак).
В нашей статье мы остановимся на каждом патологическом состоянии подробнее и разберемся, как избежать присоединения тяжелых осложнений.
Опасное влияние вируса на организм
Главное влияние гепатита С на организм – способность вызывать аутоиммунное воспаление печени, что приводит к формированию тяжелых осложнений, таких как цирроз, стеатоз, печеночной недостаточности с последующим летальным исходом.
Но нельзя забывать про последствия вируса внепеченочной локализации:
| Орган или система органов | Влияние |
| Эндокринная |
Гепер, -гипофункция щитовидной железы Тиреоидит Хашимото Сахарный диабет |
| Кровеносная |
Криоглобулинемия Тромбоцитопения идиопатического характера Макроглобулинемия Вальденстрема Рак лимфатической системы Апластическая анемия |
| Слюнная железа | Лимфоцитарный сиалоаденит |
| Глаза |
Изъязвление роговицы Воспаление сосудистой оболочки |
| Кожные покровы |
Тяжелейшие васкулиты некротического характера Порфириновая болезнь Красный плоский лишай Различные формы эритемы Крапивница |
| Нейромышечные связи, суставы |
Миопатический синдром Полинейропатия Суставные боли Синдром Гийена-Барре Воспаление суставов |
| Почки | Воспаление почечных клубочков (гломерул) |
| Другие |
Болезнь Куссмауля-Мейера Интерстициальный фиброз легочной ткани Легочный васкулит Гипертрофическая кардиомиопатия Синдромы: CRST, Бехчета, антифосфолипидный Дерматомиозит |
Тяжесть течения заболевания
Если поставили на учет с гепатитом С, необходимо правильно оценить тяжесть течения заболевания. Это важно для:
- грамотного выбора средств и приемов патогенетической терапии;
- назначения группы инвалидности;
- сокращения случаев летальности от острой печеночной недостаточности;
- правильного ведения реабилитационного периода.

Самый ответственный период болезни – желтушный. Именно в это время организм несет максимальную нагрузку, ярко выражены патологические сдвиги. В желтушный период гепатит С и алкоголь несовместимы. Употребление спиртных напитков дает особенно тяжелые и непоправимые последствия.
Оценка тяжести заболевания проводится по лабораторным показателям, а также клинической картине. Самые объективные симптомы геморрагического синдрома – кровоточивость из десен и/или носа, активное образование петехий, экхимозов, обширных подкожных кровоизлияний в месте небольших травм.
Угрозу возникновения или нарастания печеночной недостаточности подтвердят или опровергнут лабораторные анализы на скрытую кровь. Кровотечения из органов желудочно-кишечного тракта, резкая слабость, потеря аппетита и веса, постоянная тошнота, признаки энцефалопатии укажут на запущенную стадию болезни.
Развитие осложнений
Развитие осложнений – негативная реакция организма на патологическое воздействие вируса. Только в редких случаях после инфицирования иммунная система человека может держать под контролем размножение вируса. Тогда болезнь практически не прогрессирует, ее стадии могут оставаться неизменными на протяжении десятка лет.
Нарушение вывода желчи из желчного пузыря и печени
Печень с путями желчеотделения связана анатомически и функционально. Поэтому печеночные патологии, включая острый и хронический гепатит C, незамедлительно сказываются на работе билиарного тракта. HCV-инфекция чаще вызывает нарушения в области сфинктера Одди, холангит или ангиохолит – воспаление желчных путей.
После проведенной монометрии у инъекционных наркоманов регистрировали моторно-кинетические патологии сфинктера Одди.
У этого мышечного клапана несколько функций:
- регулировать поступление желчи, панкреатического сока в двенадцатиперстную кишку;
- не допускать попадание кишечного содержимого в общий желчный и панкреатический проток.
Холангитовые поражения чаще носят вид интраэпителиальных лимфоцитарных инфильтраций или фолликулов, обычно без повреждения канала. Такие патологии способны к регрессу. Они не влияют на прогноз и успешность противовирусной терапии.
Стеатоз
Стеатозом печени называют накопление жировой ткани в гепатоцитах. Появляется в силу разных причин: злоупотребления спиртными напитками, ожирения, диабета второго типа. Но при гепатите Ц чаще всего регистрируют неалкогольную жировую болезнь печени (НАЖБП). Для заболевания характерно бессимптомное течение, что затрудняет своевременную верификацию диагноза.
Степень стеатоза печени определяется на основе процентного содержания жира в гепатоцитах:
- степень 0 (здоровая, <5%);
- степень 1 (легкая, 5%–33%);
- степень 2 (средняя, 34%–66%);
- степень 3 (тяжелая > 66%).
В начале заболевания накопление жира в печеночной ткани является гепатозащитным. По мере увеличения содержания жировых клеток возрастает риск развития печеночных патологий. Простой стеатоз печени, при соблюдении диетических рекомендаций, изменения образа жизни, подлежит регрессу.
Для НАЖБП главным образом характерен макровезикулярный стеатоз. Гистология печени варьирует от изолированного стеатоза («первый удар») до гепатоцеллюлярного повреждения в тандеме с воспалением поврежденной печеночной ткани («второй удар», или стеатогепатит). Как правило, стеатогепатит при благоприятных для себя условиях трансформируется в фиброз.

Фиброз
Фиброз печени – это реакция заживления ран на печеночной ткани, с накоплением коллагена, а также некоторых других белков внеклеточного матрикса. Прогрессирование заболевания приведет к развитию цирротических изменений в железе с печеночной недостаточностью и портальной гипертензией.
Для унификации оценки степени запущенности заболевания чаще используют шкалу METAVIR, где за основу берут 2 критерия: активность (обозначают буквой «А» от 0 до 3) и уровень фиброза (обозначают буквой «F» от 0 до 4).
| Обозначение активности | Степень проявления активности |
| А0 | Отсутствует |
| А1 | Мягкая |
| А2 | Умеренная |
| АЗ | Тяжелая |
Иногда правильно оценить активность патологии может лишь исследование биоптата печени.
Обозначение уровня фиброза выглядит так:
| Уровень | Тяжесть проявления |
| F0 | нет фиброза |
| F1 | портальный фиброз без перегородок |
| F2 | портальный фиброз с незначительным количеством перегородок |
| F3 | Большое количество перегородок без цирроза |
| F4 | цирроз |
Пациент с самой тяжелой формой болезни будет иметь оценку A3, F4 по METAVIR.
Исследователи провели задокументированные эксперименты, где удалось добиться обратимости прогрессирующего фиброза. Это дает реальную надежду в обозримом будущем разработать антифиброзные препараты для лечения пациентов с данным заболеванием.
Присоединение печеночной энцефалопатии
Печеночная энцефалопатия (ПЭ) – синдром, встречающийся у 40% пациентов с циррозом. Может возникать внезапно, или медленно развивать на протяжении многих лет. При правильной организации лечебных мероприятий патологическое состояние подвержено обратимому процессу, но с риском развития обострений.
Клиника и признаки умеренной ПЭ:
- Страдают умственные способности: уменьшается объем запоминания новой информации, появляется забывчивость, сложность мышления, плохая память на текущие события. Все эти трудности часто приводят к изменению личности. Человек становится неряшлив, заторможен, апатичен, с искаженными суждениями.
- Резко притупляется мелкая моторика рук. Это заметно по изменившемуся почерку, сложностям с застегиванием мелких пуговиц, невозможностью работать на быстро движущихся механизмах.
- Появляется затхлый или сладковатый запах изо рта.
Тяжелая печеночная энцефалопатия проявляется:
- вялостью;
- дневной сонливостью, бессонницей по ночам;
- беспричинной тревожностью;
- путанностью речи и совершаемых действий;
- тремором (дрожанием) рук;
- быстрой утомляемостью;
- замедленными движениями;
- серьезными изменениями личности.
Такая клиническая картина может быстро нарастать, всего за несколько часов перейти в печеночную кому – тяжелое состояние, без оказания серьезной лекарственной помощи приводящее к летальному исходу.
ПЭ диагностируют по проявлению симптоматики, электроэнцефалограмме, КТ, анализу крови на аммиак. Проводят дифференциальную диагностику с синдром Вернике-Корсакова, алкогольным делирием, гипогликемией, субдуральным кровоизлиянием, гипонатриемией.
Лечение заключается в терапии триггеров, введении лактулозы, пробиотиков, симптоматической и поддерживающей терапии. В тяжелых случаях и при неэффективности консервативной лечебной схемы жизнь человека спасает пересадка печени. Но это дорогостоящая операция, даже в развитых странах ощущается значительная нехватка доноров.
Прогноз жизни: у пациентов с тяжелой степенью печеночной энцефалопатии средняя продолжительность жизни не превышает 12 месяцев.
Печеночная недостаточность
Печеночной недостаточностью (ПН) называют неспособность печени выполнять свои физиологические синтетические и метаболические функции. Патологию классифицируют на острое и хроническое течение. Острая печеночная недостаточность (ОПН) чаще развивается при тяжелом остром гепатите С, при массивном обсеменении возбудителем.
При полном отказе печени клиническая картина нарастает всего за несколько дней или недель, часто приводит к летальному исходу. У пациента быстро развивается гепатоцеллюлярные дисфункции, такие как коагулопатия, изменения психического статуса (энцефалопатия).
Диагноз ставят на основе физикального осмотра, лабораторных данных, изучения анамнеза и прошлой истории болезни для установления изменений психического статуса. Острую печеночную недостаточность подразделяют на «сверхострую» (начало в течение 7 дней), «острую» (начало от 7 до 28 дней), «подострую» (начало от 28 дней до 24 недель).
Хроническая печеночная недостаточность возникает на фоне цирроза. Клиника нарастает длительно, в течение нескольких лет. Появляется иктеричность склер, беспокоят боли в области правого подреберья, сонливость, дезориентацию, спутанность мысли, ухудшение общего состояния здоровья.
Еще пациенты жалуются на потерю веса, кожный зуд, склонность к кровотечению, сильному отеку ног, тошноту, независящую от приема пищи, в тяжелых случаях – рвоту. Лечение острой печеночной недостаточности проводят в условиях стационара. При хронической показана периодическая госпитализация для проведения курсов терапии.
Цирроз печени
При подборе терапевтической схемы обязательно учитывают форму цирроза:
- Неактивная при компенсированном циррозе. Назначают витаминные комплексы, такие как Дуовит, Витрум, Алфавит.
- Средней активности. Показаны медикаментозные и витаминные средства на растительной основе: витамины группы В, липоевая, аскорбиновая, фолиевая кислоты, рутин. Подбирают лекарства, содержащие расторопшу, артишок, фолиевую и аскорбиновую кислоты.
- Декомпенсации. Время «расцвета» осложнений, потому максимальную терапевтическую пользу принесет липоевая кислота, гепатопротекторы, препараты симптоматической помощи. Для снятия периферических отеков показаны растительные мочегонные средства: отвары пырея ползучего, тысячелистника, фенхеля, ягод земляники. При развитии асцита (накопление свободной жидкости в брюшной полости) эффективны диуретики: фуросемид, триампур.
Лечение цирроза требует комплексного подхода: регулярные курсы медикаментозной терапии, строжайшего соблюдения диетических рекомендаций, полный отказ от злостного курения и употребления спиртосодержащих напитков. Важна и ранняя диагностика, тогда сохраняется возможность сохранить функцию печени и не допустить присоединения печеночной недостаточности.
Онкология

Гепатокарцинома (ГКЦ) – одно из самых тяжелых осложнений гепатита С. Макроскопически рак печени проявляется как узловая или инфильтративная опухоль. Узловой тип может быть единичным (большая масса) или множественным (при развитии как осложнение цирроза).
Узлы опухоли имеют круглую или овальную форму, хорошо очерчены, но не инкапсулированы. Цвет – серый или зеленый, если опухоль производит желчь. Диффузный тип плохо очерчен и проникает в портальные или печеночные вены.
В хорошо дифференцированных формах опухолевые клетки напоминают гепатоциты, образуют трабекулы, шнуры и гнезда. В цитоплазме могут содержать желчный пигмент. В плохо дифференцированных формах злокачественные эпителиальные клетки являются плеоморфными, анапластическими и гигантскими. У опухоли скудная строма и центральный некроз из-за плохой васкуляризации.
Оценка как бессимптомных пациентов, так и больных с симптомами заболевания печени включает анализ крови и визуализацию печени. Хотя ранее для подтверждения диагноза требовалась биопсия опухоли, результаты визуализации (особенно МРТ) могут быть достаточно убедительными, чтобы избежать гистопатологического подтверждения.
Как и при любом раке, лечение и прогноз ГЦК варьируются в зависимости от особенностей гистологии опухоли, размера, степени ее распространения и общего состояния здоровья больного.
Последствия гепатита С у мужчин
Согласно медицинской статистике, мужчины чаще подвергаются инфицированию, чем женщины идентичной возрастной группы. Осложнения чаще проявляются при одновременном употреблении алкоголя. Даже слабоалкогольные напитки многократно увеличивают частоту развития сопутствующих патологий. В одинаковой степени для обоих полов велик риск летального исхода в период запущенных стадий хронического заболевания. Да и фульминантная форма острого гепатита С приводит к смерти всего за 7–14 дней.
Специфические последствия гепатита С у мужчин в большей степени касаются половой сферы: резко снижается либидо, а при развитии тяжелых осложнений оно пропадает. Еще наблюдается импотенция, сложности с эякуляцией на фоне патологического увеличения грудных желез.
Мужчины, рассматривающие возможность лечения рибавирином, должны принимать меры предосторожности, не допускающие беременность у партнера:
- воздержание от секса с любой женщиной фертильного возраста;
- откладывание лечения до рождения ребенка;
- использование двух контрацептивных средств каждый раз, когда они занимаются сексом во время лечения.
Последствия болезни для мужчины могут требовать заместительной гормональной терапии. Такую помощь больным гепатитом С оказывают на базе эндокринологических и урологических отделений.
Осложнения после перенесенного ВГС у женщин
Последствия гепатита С у женщин хорошо изучены. Чаще они затрагивают репродуктивную сферу:
- Могут наблюдаться расстройства менструального цикла. Месячные становятся более продолжительными и обильными. В тяжелых случаях цирроза появляются выделение крови в середине цикла, что подтверждает нарушение функций печени.
- Трудности с зачатием. Выраженность данного признака варьируется в значительных пределах и во многом зависит от индивидуальных особенностей организма: общего здоровья, гормонального фона, возраста женщины.
- Трудности с вынашиванием беременности. Процент самоабортов у пациенток с запущенными стадиями вируса значительно выше, чем у здоровых пациенток в одинаковых возрастных группах.
Другие печеночные и внепеченочные осложнения после перенесенного гепатита С у женщин и мужчин примерно одинаковые. В женском организме HCV протекает гораздо медленнее.
Гепатит С при беременности: последствия для ребенка
Когда обнаруживают гепатит С при беременности, последствия для ребенка сложно спрогнозировать. Младенец, рожденный от инфицированной матери, должен пройти тестирование в возрасте 18 месяцев. До 40% малышей с HCV спонтанно без терапии избавляются от вируса, в то время как другим может потребоваться медицинское лечение, но не раньше трехлетнего возраста.
Чем выше вирусная нагрузка у матери, тем серьезнее риск заражения для плода, потому беременность при гепатите С должна быть заранее запланированной и проходить под строжайшим врачебным контролем.
Терапия с применением рибавирина во время вынашивания ребенка может вызвать нарушения в развитии плода. Женщины должны проходить тесты на беременность до и периодически во время лечения препаратом.
Рецидив и осложнения после лечения
Зачастую рецидив путают с повторным заражением, хотя это два совершенно разных патологических состояния. Для начала разберемся, когда человека можно считать излеченным от HCV.
Об излечении говорят, если вирусная нагрузка не обнаружена на протяжении 6 месяцев после окончания терапевтического курса. Это называется «достижение устойчивого вирусологического ответа», и является общей целью любого вида терапии гепатита С. Дальнейший врачебный контроль заключается в систематическом мониторинге вирусной нагрузки, физикальном осмотре, назначении лабораторных тестов и контроле состояния печени. При необходимости доктор быстро реагирует на любые потребности в лечении.
Когда человек достигает уровня устойчивого вирусологического ответа и считается излеченным от гепатита С, это означает, что организм больше не проявляет признаков конкретного генотипа заболевания и не способен передавать его кому-либо.
Чтобы верифицировать рецидив от повторного заражения, назначают анализ крови для определения генотипа (генотипирование). Если генотипы до и после лечения идентичны, то говорят о начале рецидива. Чаще всего он появляется в течение первых двух лет после успешного окончания терапевтического курса. Но и тут специалисты делают двоякий вывод: вполне возможно, что человек был инфицирован несколькими генотипами.
Проведенное лечение уничтожило одну разновидность вируса, но со временем другие штаммы становятся более активными, и анализы крови становятся положительными. В этих случаях врачи обеспечат специфическую и симптоматическую терапию.
Последствия лечения появляются почти у 20% пациентов, прошедших курс интерферонами. Чаще всего возникают тяжелые депрессии, вплоть до развития суицидального риска. Потому показано одновременное назначение антидепрессантов для коррекции аффективных состояний.

После окончания терапевтического курса интерфероном недолго могут сохраняться следующие нарушения:
- мигренозные, головные, суставные, мышечные, эпигастральные боли;
- гриппоподобные состояния: снижение работоспособности, потливость, сухость слизистых, повышение температуры тела;
- со стороны желудочно-кишечного тракта: жидкий или запорный стул, потеря аппетита, рвота, вздутие живота за счет повышенного газообразования, периодическая или постоянная тошнота, изжога, боль в эпигастрии;
- со стороны нервной системы: парестезии, нейропатии, тремор;
- лабораторных показателей: появление белка в моче, в крови повышенные показатели лейкоцитов и сниженные тромбоцитов.
Реже лечение HCV приводит к летальному исходу, быстрому развитию цирроза и печеночной недостаточности с присоединением ярко выраженной, быстро нарастающей симптоматики энцефалопатии.
Кратко перечислим другие возможные серьезные последствия лечения гепатита С:
- анемия (особенно опасна для людей с сердечными заболеваниями);
- суицидальные мысли, особенно у людей с депрессией в анамнезе;
- тромбоцитопения, приводящая к серьезным кровотечениям;
- офтальмологические расстройства, нарушения светочувствительности (чаще всего встречается у диабетиков и гипертоников);
- проблемы с дыхательной системой: пневмонии, стремительное ограничение дыхания;
- гипотиреоз;
- обострение существующих очагов аутоиммунных воспалений: ревматоидный артрит, волчанка, псориаз.
Некоторые побочные эффекты достаточно серьезны и требуют тщательного контроля со стороны врача. При необходимости уменьшают дозировку лекарства или полностью прекращают лечение.
Профилактика сопутствующих патологий
Необходимо регулярно сдавать анализы на гепатит С. Это поможет выявить вирус на ранней стадии, своевременно начать лечение и избежать серьезных осложнений, влияющих на весь организм. В ходе противовирусной терапии нужно строго соблюдать все рекомендации квалифицированного гепатолога, не заниматься самостоятельным назначением медикаментов и корректировкой прописанных дозировок.
Грамотный и комплексный подход к лечебному курсу поможет избежать побочных реакций и серьезных осложнений, а также повысит эффективность терапии.


